なぜ人間は遊ぶのか。人は夢、詩、神話とともに、遊びによって超現実の世界を創る。現代フランスの代表的知識人といわれるカイヨワは、遊びの独自の価値を理性の光に照らすことで、より豊かになると考え、非合理も最も合理的に語ってみせる。彼は、遊びのすべてに通じる不変の性質として競争・運・模擬・眩暈を提示し、これを基点に文化の発達を考察した。遊びの純粋な像を描き出した遊戯論の名著。
(書籍紹介より)
ホモ・ルーデンスが1938年に発表され、その20年後に発表された本。
ホモ・ルーデンスを高く評価しつつも、より発展的に考察している。
特に遊びの4分類は、現在も参照されるほど「遊びの研究」において大きな業績だったようである。
ーーーーーーーーーーーーーーーーーーーーーーー
◯遊びの定義
(一)自由な活動。すなわち、遊戯者が強制されないこと。もし強制されれば、遊びはたちまち魅力的な愉快な楽しみという性質を失ってしまう。
(二)隔離された活動。すなわち、あらかじめ決められた明確な空間と時間の範囲内に制限されていること。
(三)未確定の活動。すなわち、ゲーム展開が決定されていたり、先に結果が分かっていたりしてはならない。創意の必要があるのだから、ある種の自由がかならず遊戯者の側に残されていなくてはならない。
(四)非生産的活動。すなわち、財産も富も、いかなる種類の新要素も作り出さないこと。遊戯者間での所有権の移動をのぞいて、勝負開始時と同じ状態に帰着する。
(五)規則のある活動。すなわち、約束ごとに従う活動。この約束ごとは通常法規を停止し、一時的に新しい法を確立する。そしてこの法だけが通用する。
(六)虚構の活動。すなわち、日常生活と対比した場合、二次的な現実、または明白に非現実であるという特殊な意識を伴っていること。 37p
乱暴に短くまとめると、
「何者にも強制されず、日常生活と隔離された虚構の中で、結果が未確定で、財や富を生み出さず、何らかのルールがある活動」
という感じだろうか。
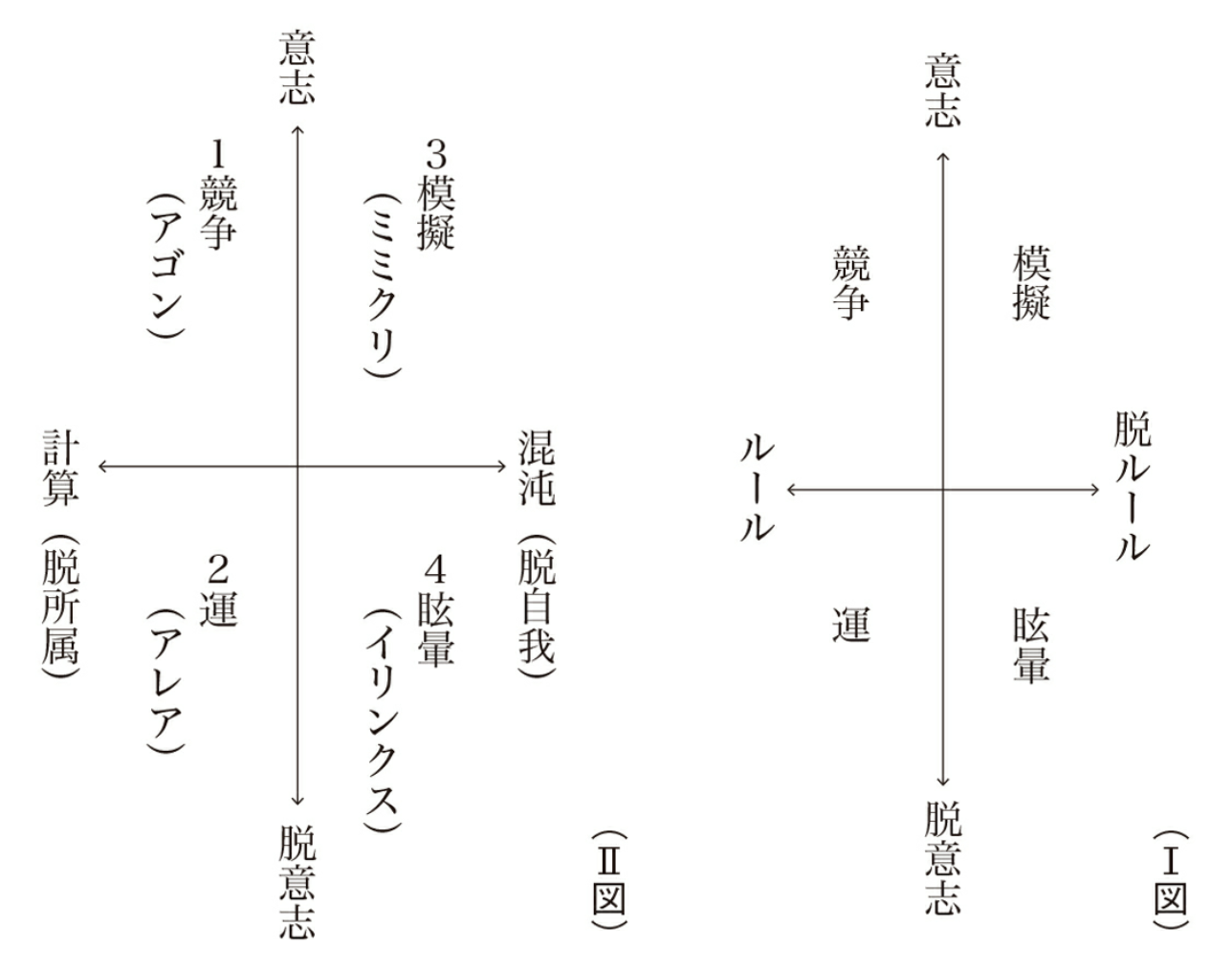
◯分類
競争:アゴンAgôn
競争、すなわち闘争だが、そこでは人為的に平等のチャンスが与えられており、争う者同士は、勝利者の勝利に明確で疑問の余地のない価値を与えうる理想的条件のもとで対抗することになる。 43p
スポーツがわかりやすい。
チャンスの平等が重要であり、遊戯者の能力に差がある時はハンディキャップを設けることもある。
自分の優秀性を認められたい、という欲望・意志が原動力になる。
チャンスの平等が重要であり、遊戯者の能力に差がある時はハンディキャップを設けることもある。
自分の優秀性を認められたい、という欲望・意志が原動力になる。
運:アレアAlea
アゴンとは正反対に、遊戯者の力の及ばぬ独立の決定の上に成りたつすべての遊びを示すために、私はこの言葉を借用した。ここでは、相手に勝つよりも運命に勝つことの方がはるかに問題なのだ。言いかえれば、運命こそ勝利を作り出す唯一の存在であり、相手のある場合には、勝者は敗者より運に恵まれていたというだけのことだ。 47p
アレアとは、ラテン語でさいころの遊びを意味する。
具体例としては、さいころ、ルーレットなど。
重要なのは、利益とリスクとのバランスである。
アレアでは、意志を放棄し、運命に身を委ねる。そして、そこでは個人の優越性は放棄される。
具体例としては、さいころ、ルーレットなど。
重要なのは、利益とリスクとのバランスである。
アレアでは、意志を放棄し、運命に身を委ねる。そして、そこでは個人の優越性は放棄される。
アレアの役目は、賢者に金を儲けさせることではなく、全く反対に、先天的あるいは後天的な個人の優越を破棄し、各自を絶対的に平等な者としてチャンスの盲目的な評決の前に立たせることだからである。 49p
★アゴンとアレアは、一見正反対のようだが、どちらも
「現実にはありえない純粋に平等な条件を、遊戯者間に人為的に作り出す(50p)」
というルールを採用している。
★アゴンとアレアは、混沌とした日常生活から離れ、ルールにより完璧な状態を計算し作り出そうとする試みである。
模擬ミミクリMimicry
すなわち、人が自分を自分以外の何かであると信じたり、自分に信じこませたり、あるいは他人に信じさせたりして遊ぶ、という事実にこれはもとづいている。その人格を一時的に忘れ、偽装し、捨て去り、別の人格をよそおう。私はこうした形をとる遊びをミミクリという言葉で表わしたい。 51p
眩暈イリンクスIlinx
イリンクス(Ilinx) ──遊びの最後の種類にふくまれるのは、 眩暈 の追求にもとづくもろもろの遊びである。それらは、一時的に知覚の安定を破壊し、 明晰 であるはずの意識をいわば官能的なパニック状態におとしいれようとするものである。 56p
◯遊戯パイディアPaidia と 競技ルドゥスLudus
遊びには2つの極がある。
パイディアは、遊びの根源にある自由である。
動きたい騒ぎたいという基本的な欲求。
遊びの本能の自発的な現われ(64p)。
気晴らし、即興、無邪気な発散、統制されていない気紛れ。
赤ちゃんがガラガラを手にとって遊んだり、犬が自分の尻尾を追いかけてぐるぐる動いたり、など。
ルドゥスは、無償の困難を求める嗜好(63p)である。
パイディアの自由を、あえて規則で縛り、困難を乗り越えることに快楽を見出す。
パイディアは、遊びの根源にある自由である。
動きたい騒ぎたいという基本的な欲求。
遊びの本能の自発的な現われ(64p)。
気晴らし、即興、無邪気な発散、統制されていない気紛れ。
赤ちゃんがガラガラを手にとって遊んだり、犬が自分の尻尾を追いかけてぐるぐる動いたり、など。
ルドゥスは、無償の困難を求める嗜好(63p)である。
パイディアの自由を、あえて規則で縛り、困難を乗り越えることに快楽を見出す。
またこの段階から、故意に作り出され 恣意的に限定された困難──つまり、それをやりとげたからといって、解決しえたという内面的満足以外のいかなる利益をももたらさないような困難──を解決して味わう楽しみが、遊びの中に登場してくる。
この原動力となるのが、まさにルドゥスなのだ。 66p
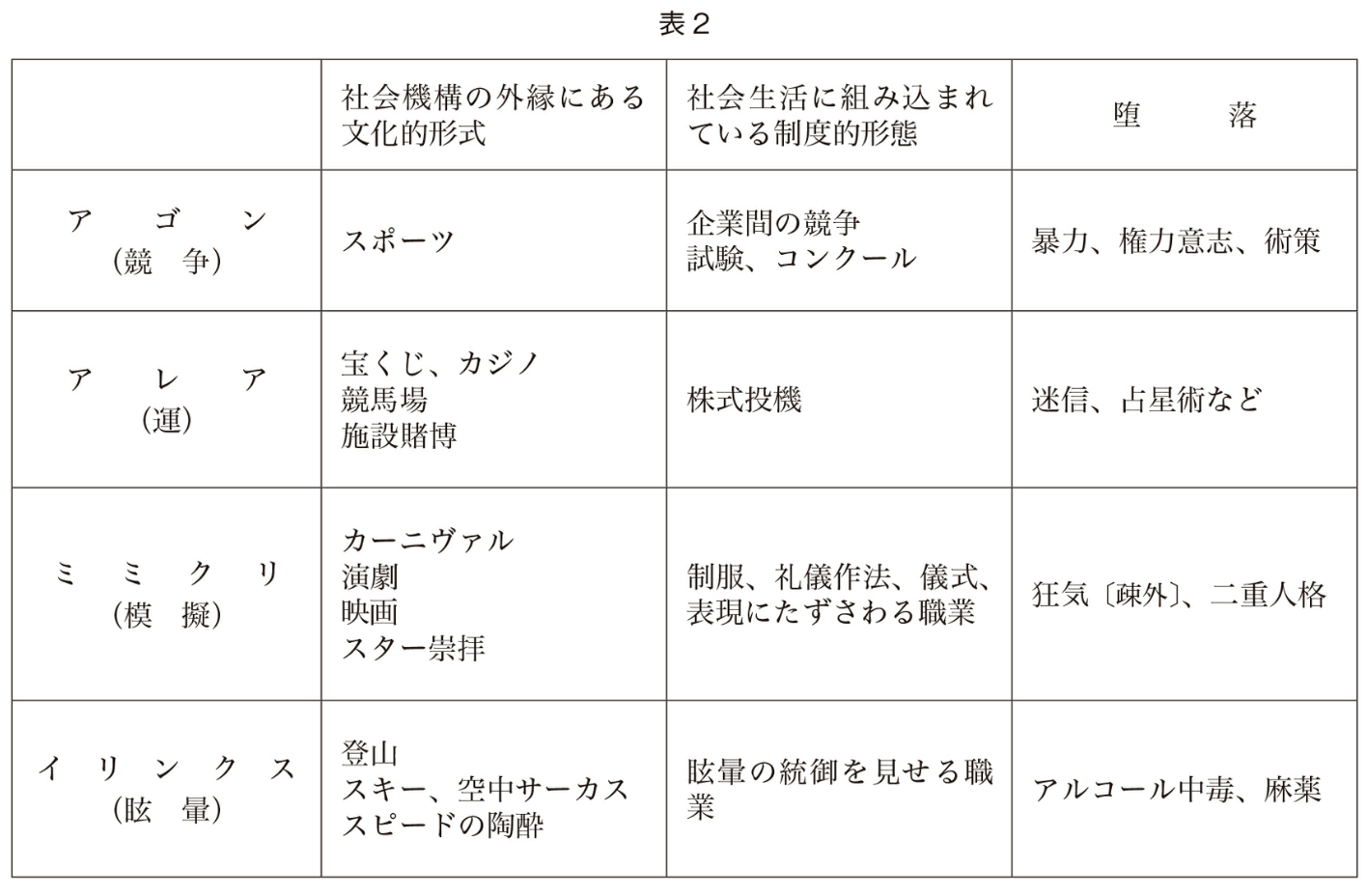
◯遊びの社会性・堕落
遊びの定義にあるように、遊びは隔離された虚構の活動である。
一方、日常生活の中にも、制度的に組み込まれているものがある。
また、「遊びと日常生活が混じり合うようなことがあれば、遊びの本質そのものが堕落し、破滅する(85p)」こともある。
一方、日常生活の中にも、制度的に組み込まれているものがある。
また、「遊びと日常生活が混じり合うようなことがあれば、遊びの本質そのものが堕落し、破滅する(85p)」こともある。
(前略)遊びの激しさが病的逸脱の原因でないことは注目すべきことである。それはつねに日常生活の汚染から生じたものである。遊びを支配する本能が、絶対的な規約を前提としてもたずに、時間と場所のきびしい限界の外にひろがるところに、こうした逸脱がおこるのである。 94p
(102p)
ーーーーーーーーーーーーーーーーーーーーー
遊びの4分類は本当にMECEなのか?
具体例で色々考えてみる。
・RPGゲーム
4つが入り混じってる?
・ピアノ
4分類というよりはパイディア・ルドゥスかな。
コンクールに出るならアゴンもプラスされる。
・youtubeやテレビ視聴
パイディアだけ?受動的だと「遊び」とは言い難いのかも。
・ランニング
誰かと競ってるつもりはないから、パイディア・ルドゥス的。
大会に出ればアゴン。
どうも、全体的にルドゥス的要素が今の自分の好みな気がする。
レベルアップしていく感が得られると楽しい。
仕事に於いてもそれが原動力の一つになってる。
この本を読もうと思ったのは、退屈のことを考えて、退屈しのぎ→すなわち遊び?と思ったから。
今後何か考えるときの思考のフックになる気がする。